DE
LA EVIDENCIA A LA PRÁCTICA CLÍNICA; RECOMENDACIONES DE BUENA PRÁCTICA
Sobre
la reanimación con líquidos
1) No hay certeza
acerca del mejor momento para administrar líquidos y acerca de qué volumen de
líquidos se debe administrar. Aunque un mayor volumen de líquidos mantiene la
TA, también puede agravar la hemorragia al diluir los factores de coagulación
en la sangre.
2) No existen pruebas
de que una solución coloide es más efectiva o segura que otra, aunque los
intervalos de confianza son amplios y no excluyen las diferencias clínicamente
significativas entre los coloides. Se necesitan ensayos más grandes de
tratamiento con líquidos si se van a detectar o excluir diferencias
clínicamente significativas en la mortalidad.
3) No hay pruebas de
ensayos controlados aleatorios (ECA) de que la reanimación con coloides reduce
el riesgo de muerte, comparada con la reanimación con cristaloides, en
pacientes con traumatismos, quemaduras o después de una intervención
quirúrgica. Dado que los coloides no se asocian con una mejoría en la
supervivencia, y ya que son más costosos que los cristaloides, resulta difícil
ver cómo puede justificarse su uso continuo en estos pacientes fuera del
contexto de los ensayos controlados aleatorios.
4) No existen pruebas
de que la albúmina reduzca la mortalidad comparada con opciones más baratas
como la solución salina en pacientes con hipovolemia. No existen pruebas de que
la albúmina reduzca la mortalidad en pacientes en estado crítico con quemaduras
e hipoalbuminemia. Todavía es cuestionable la posibilidad de que existan
poblaciones de pacientes altamente seleccionados en estado crítico, a los
cuales pueda indicárseles la albúmina. Sin embargo, ante la ausencia de pruebas
de un beneficio
de la albúmina en la
mortalidad y el gran coste de ésta comparada con otras alternativas como la solución
salina, parece razonable que sólo se use en el contexto del ensayo controlado
aleatorio bien ocultado y de poder estadístico adecuado.
5) No disponemos de
datos suficientes que permitan decir que la solución hipertónica de
cristaloides es mejor que la isotónica y la casi isotónica para la reanimación
de pacientes con traumatismos, quemaduras o que se sometieron a una cirugía.
Sin embargo, los intervalos de confianza son amplios y no excluyen diferencias
clínicamente significativas. Se necesitan más ensayos que mencionen de forma
clara el tipo y la cantidad de líquido que se usó y que sean lo suficientemente
extensos como para detectar una diferencia clínicamente importante.
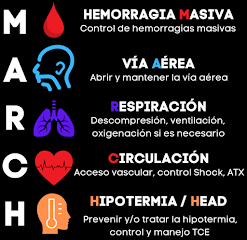
Sobre
los traumatismos craneoencefálicos
1) No hay evidencias
de que los barbitúricos mejoren los resultados de los pacientes con lesión
cerebral por traumatismo agudo. El tratamiento con estos agentes produce
hipotensión arterial en uno de cada cuatro pacientes tratados. El efecto
hipotensivo de la terapéutica anula cualquier efecto beneficioso sobre la
disminución de la presión intracraneal (PIC), ya que provoca una influencia
negativa en la presión de perfusión cerebral (PPC).
2) El aumento en
mortalidad con esteroides en este ensayo sugiere que éstos ya no deben usarse
sistemáticamente en personas con lesión por TCE. A falta de un metaanálisis, se
considera que debe darse más importancia al resultado del ensayo mayor.
3) El tratamiento con
manitol para la PIC elevada puede tener un efecto beneficioso sobre la
mortalidad comparado con el tratamiento con pentobarbital, pero puede tener un
efecto perjudicial sobre la mortalidad cuando se compara con la solución salina
hipertónica. El tratamiento dirigido por PIC muestra un pequeño efecto
beneficioso comparado con el dirigido por los signos neurológicos y los
indicadores fisiológicos. Los datos sobre la efectividad de la administración
prehospitalaria de manitol son insuficientes.
4) Se han probado un
gran número de fármacos en el tratamiento de la agresividad relacionada con el
traumatismo craneoencefálico, pero no hay pruebas sólidas de su eficacia. Por
consiguiente, es importante elegir los fármacos con pocos efectos secundarios y
controlar su efecto. Los bloqueadores beta tienen las mejores pruebas de
eficacia y merecen más atención. La ausencia de evidencia destaca la necesidad
de mejores evaluaciones de los fármacos para este problema importante.
5) El tratamiento con
hipotermia después de la lesión cerebral traumática no ha demostrado reducir
las probabilidades de muerte o la discapacidad, y aumenta el riesgo de
neumonía.
Sobre
las lesiones raquimedulares
La administración de
dosis altas del esteroide metilprednisolona es el único tratamiento
farmacológico que mostró tener eficacia en un ensayo aleatorio de fase III
cuando se puede administrar dentro de las 8 horas después de haberse producido
la lesión. Un ensayo reciente indica beneficios adicionales al prolongar la
dosis de mantenimiento de 24 a 48 horas, si se debe retrasar el inicio del
tratamiento entre 3 y 8 horas después de producida la lesión.
Sobre
el control de hemorragias
No existe evidencia
suficiente de los ensayos controlados aleatorios de los agentes
antifibrinolíticos en el traumatismo para apoyar o refutar un efecto del
tratamiento clínicamente importante. Se requieren más ensayos controlados
aleatorios de los agentes antifibrinolíticos en el traumatismo.
Sobre
técnicas invasivas
Una longitud del
catéter de 4,5 cm puede no penetrar la pared del pecho de una cantidad
importante (9,9-35,4%) de la población, dependiendo de la edad y del sexo. Se
necesitan agujas de longitud variable para la evacuación de un neumotórax a
tensión en ciertos grupos de la población.
Acerca
de las pruebas complementarias de diagnóstico
1) La evidencia a
partir de los ECA es insuficiente para justificar la promoción de algoritmos
clínicos basados en la ecografía para el diagnóstico de pacientes con sospecha
de traumatismo abdominal contuso.
2) Instrumentos como
la elaboración de criterios clínicos (sencillos y generalizables) pueden ser muy
útiles para identificar pacientes con traumatismo por contusión con bajas
probabilidades de tener lesión de columna a nivel cervical. La aplicación
práctica del instrumento reduciría al menos un 12% las radiografías
solicitadas. La probabilidad de no encontrar una lesión cervical utilizando
este instrumento sería algo inferior a 1 por cada 4.000 pacientes, o dicho de
otro modo, cada médico de Urgencias necesitaría 125 años de práctica clínica
para que le ocurriera una vez.
3) A pesar de la alta
sensibilidad y del valor predictivo negativo (VP-) de instrumentos como la
elaboración de criterios clínicos determinantes de baja posibilidad de lesión
intracraneal, y ante la posibilidad de la existencia de lesiones inadvertidas,
tan sólo se considera apropiado reducir mediante estos criterios un 10% el número de TAC que se solicitan para
pacientes con lesiones menores de cabeza.