Introducción
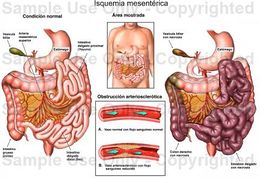
Es la lesión intestinal y visceral
originada por una reducción súbita del aporte sanguíneo a dicho nivel. La
vascularización intestinal depende fundamentalmente del tronco celiaco, de la
arteria mesentérica superior y de la arteria mesentérica inferior, así como de
la circulación colateral y comunicante establecida en relación con los vasos
previamente descritos, como son las arterias pancreaticoduodenales, la arteria marginal
de Drummond y la arcada de Riolano.
Los factores de riesgo para sufrir
isquemia mesentérica aguda son: edad avanzada, cardiopatía, enfermedad valvular
cardiaca, fibrilación auricular, tumores malignos, ateroesclerosis, estados de
bajo gasto cardiaco, arritmias.
Etiología
Las principales causas de isquemia
intestinal aguda son las siguientes:
1. Embolia de arteria mesentérica
superior: la embolia de las arterias mesentéricas es la causa más frecuente de
esta patología (responsable del 50% de los casos), siendo la de la arteria mesentérica
superior la más frecuentemente afectada por disposición anatómica. El émbolo suele
ser de origen cardiaco. En la mayor parte de los casos se enclava entre 3-10cm
del nacimiento de la arteria mesentérica superior y distal al origen de la
arteria cólica media, por lo que la isquemia afecta a la práctica totalidad del
intestino delgado a excepción de yeyuno proximal que depende de ramas
pancreaticoduodenales.
2. Trombosis de arteria mesentérica
superior: causante de esta patología en un 15-25% de los casos, principalmente
en pacientes de edad avanzada y enfermedad arterioesclerótica avanzada. El
trombo se localiza generalmente en el origen de la arteria, extendiéndose la afectación
de la isquemia desde duodeno hasta colon transverso.
3. Isquemia mesentérica no
oclusiva: en torno al 20-30% de los casos, y está relacionada con cuadros de
bajo gasto asociado a vasoespasmo mesentérico difuso. Incidencia mayor entre pacientes
de edad avanzada, con arteriopatía, sometidos a cirugía cardiaca, pacientes
sometidos a hemodiálisis y pacientes críticos. Presenta una elevada mortalidad
(70% de los casos), en relación a ser un cuadro de diagnóstico difícil y de
educación insidiosa.
4. Trombosis venosa mesentérica:
supone el 5% de los pacientes. Suele ser secundaria a estados de
hipercoagulabilidad (deshidratación, procesos tumorales, policitemia,
enfermedades que afecten a la coagulación) infecciones intraabdominales,
postoperatorio o flujo portal enlentecido, tratamiento con anticonceptivos
orales.
Clínica
Se caracteriza por originar dolor
abdominal de inicio súbito, localizado en región periumbilical-mesogastrio, de
características cólicas, y que posteriormente se hace continuo, generalizado y
de alta intensidad. No cede con analgesia estándar y los hallazgos de la
exploración física son anodinos. Se puede acompañar de vómito y diarrea.
El deterioro clínico rápido, en
cuestión de horas, es más típico de los pacientes que sufren embolismo o
trombosis de la arteria mesentérica, mientras que un cuadro más gradual
establecido en el plazo de días se relaciona con isquemia mesentérica no
oclusiva o trombosis venosa mesentérica.
Fases evolutivas:
1ª Dolor y aumento de peristaltismo;
2ª Íleo y atenuación transitoria del dolor;
3ª Peritonismo en la exploración en
relación a progresión de la necrosis;
4ª Sepsis, traslocación bacteriana,
shock séptico.
Si el dolor se asocia a rectorragia
y es de localización baja se encuentra más relacionado con isquemia de colon.
En ancianos el cuadro clínico
asocia un estado confusional que enmascara el proceso.
El dolor postprandial crónico
previo a un cuadro de dolor abdominal agudo, debe hacer sospechar la presencia
de trombosis mesentérica.
Diagnóstico
El diagnóstico se basa en un alto
índice de sospecha. Debe realizarse una correcta exploración física y una buena
anamnesis. Se debe hacer hincapié en los factores de riesgo descritos y el paciente
debe ser valorado tempranamente por un equipo quirúrgico ante la rápida
progresión que puede experimentar el cuadro.
Pruebas complementarias:
• Analítica: hemograma (que
presentará leucocitosis y hemoconcentración), estudio de coagulación,
bioquímica sanguínea básica incluyendo amilasa, fosfatasa alcalina y LDH, gasometría
venosa (que mostrará acidosis metabólica).
• Radiología simple:
– Tórax PA y lateral.
– Abdomen PA y bipedestación: puede
ser inespecífica con hallazgos como íleo, pero en
casos avanzados se puede observar
neumatosis intestinal.
• Tomografía computarizada (TAC):
prueba de elección, mostrando hallazgos como gas portal, neumatosis intestinal,
infarto visceral, defectos en la permeabilidad vascular, así como otros signos
indirectos. En función de las alteraciones radiológicas encontradas traduce distintos
grados de afectación de pared intestinal (sufrimiento, necrosis, perforación)
llegando en ocasiones a establecer diagnóstico etiológico. Los hallazgos
obtenidos condicionan, junto con la valoración global del enfermo, la
indicación de cirugía urgente. Debe realizarse sin contraste oral, para evitar
artefactar el estudio (altera imágenes en lo relativo al realce de la pared
intestinal, la permeabilidad vascular) que nos lleven a errores diagnósticos.
• Angiografía: permite confirmar el
diagnóstico de isquemia mesentérica aguda de origen arterial, así como
establecer su etiología, indicándose principalmente ante la duda diagnóstica.
Diagnóstico Diferencial
Debe establecerse con otras causas
de dolor abdominal agudo, como son, pancreatitis aguda, perforación de víscera
hueca, obstrucción intestinal. La valoración del dolor abdominal agudo es
tratada más profundamente en otro capítulo de este manual.
Tratamiento
Se debe aplicar de forma temprana.
El objetivo del tratamiento es restaurar el flujo sanguíneo lo más rápidamente
posible.
Tratamiento médico:
• Monitorización y control de
presión arterial (PA), frecuencia cardiaca (FC), temperatura, gasto urinario
(sondaje vesical), sondaje nasogástrico.
• Reposición de volumen y control
hidroelectrolítico.
• Antibioterapia: metronidazol
1.500mg IV/24H + cefotaxima 1g IV/8H. Si alergia a betalactámicos sustituir
cefotaxima por gentamicina 3-5mg/kg/día repartido en 2-3 dosis a intervalos de
12–8H.
• Analgesia.
• Control acidosis metabólica.
• Evitar el empleo de agentes
vasoconstrictores; en caso de requerirse emplear dopamina o dobutamina a dosis
baja, ya que poseen menor efecto en la perfusión mesentérica.
Tratamiento quirúrgico:
Aplicable si sospecha de lesión
visceral irreversible de cualquier etiología. Laparotomía exploradora para
valorar y examinar el contenido intraabdominal. Resección intestinal de áreas
afectas.
Embolia arterial mesentérica pura:
Endarterectomía y extracción de
émbolo. Embolectomía, angioplastia con balón y colocación de stent. Exploración
visceral y cirugía resectiva intestinal si sospecha de lesiones no reversibles.
Oclusión parcial arteria
mesentérica:
Sin clínica de infarto intestinal,
con menos de 8H de evolución del dolor y en paciente que se puede someter a
arteriografía en ese periodo de tiempo se emplean agentes trombolíticos, papaverina,
administrados percutáneamente y con control seriado mediante arteriografía.
Trombosis arterial mesentérica:
Tratamiento endovascular acompañado
de posible cirugía resectiva, trombectomía. Empleo de heparina como
anticoagulante si presencia de circulación colateral.
Trombosis venosa mesentérica:
Anticoagulación (heparina sódica).
Si sospecha de lesión intestinal (isquemia, necrosis) se realizará intervención
quirúrgica y se valorará cirugía resectiva.
Trombolisis: se encuentra en fase
experimental.
Isquemia mesentérica no oclusiva:
Tratamiento médico de soporte.
Inhibidores de la enzima conversora de angiotensina (IECA).
Infusión de papaverina en el
momento del diagnóstico arteriográfico y valorar la respuesta al fármaco en la
exploración física (persistencia o mejoría de peritonismo). La intervención
quirúrgica se limita a la identificación y resección de intestino no viable.
No hay comentarios:
Publicar un comentario